Περιεχόμενο
Η λευκοπενία είναι ο ιατρικός όρος που χρησιμοποιείται για να περιγράψει έναν χαμηλό αριθμό λευκών αιμοσφαιρίων (λευκοκυττάρων). Ανάλογα με τη σοβαρότητα, η λευκοπενία μπορεί να αυξήσει τον κίνδυνο λοιμώξεων, μερικές φορές σε σοβαρό βαθμό. Υπάρχουν πολλές πιθανές αιτίες, όπως φάρμακα, λοιμώξεις, αυτοάνοσες καταστάσεις, καρκίνος, ανεπάρκειες βιταμινών και πολλά άλλα. Η αξιολόγηση ξεκινά με έναν πλήρη αριθμό αίματος, αλλά μπορεί να περιλαμβάνει μια σειρά από περαιτέρω μελέτες. Όταν είναι ήπια, η μόνη απαιτούμενη θεραπεία μπορεί να είναι προσεκτική προσοχή για τη μείωση του κινδύνου μολύνσεων. Οι επιλογές θεραπείας μπορεί να περιλαμβάνουν τη χρήση αυξητικών παραγόντων για την τόνωση της παραγωγής λευκών αιμοσφαιρίων, καθώς και θεραπείες που αντιμετωπίζουν την υποκείμενη αιτία της λευκοπενίας.Τύποι λευκών αιμοσφαιρίων
Για να κατανοήσετε τις πιθανές επιπλοκές και τις αιτίες της λευκοπενίας, είναι πολύ χρήσιμο να κοιτάξετε τα διαφορετικά τύποι λευκών αιμοσφαιρίων, καθώς ορισμένες καταστάσεις μπορεί να επηρεάσουν ορισμένα λευκά αιμοσφαίρια αλλά όχι σε άλλα.
Επιπλέον, ορισμένες αιτίες της λευκοπενίας μπορεί να οδηγήσουν σε χαμηλό επίπεδο ερυθρών αιμοσφαιρίων (αναιμία) και / ή αιμοπετάλια (θρομβοπενία) λόγω μιας κοινής οδού παραγωγής στον μυελό των οστών. Η πανκυτταροπενία είναι ο ιατρικός όρος που χρησιμοποιείται για να περιγράψει ένα μειωμένο επίπεδο όλων των τύπων αιμοσφαιρίων, συμπεριλαμβανομένων των ερυθρών αιμοσφαιρίων (ερυθροκύτταρα), των αιμοπεταλίων (θρομβοκυττάρων) και των λευκών αιμοσφαιρίων (λευκοκύτταρα).
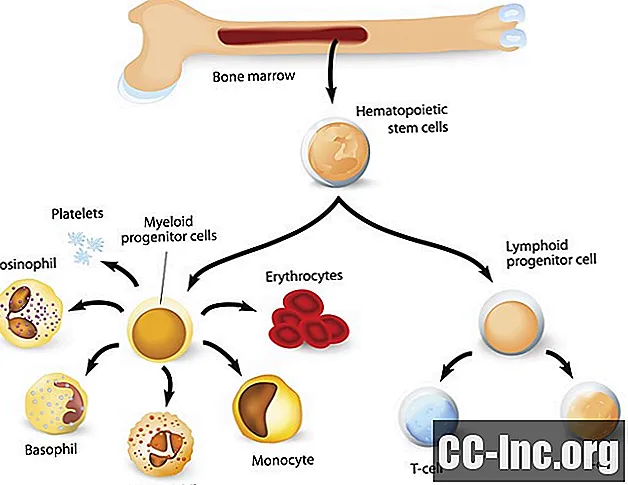
Όλοι οι τύποι κυττάρων αίματος προέρχονται τελικά από ένα πολυδύναμο βλαστοκύτταρο στον μυελό των οστών. Σε μια διαδικασία που ονομάζεται αιματοποίηση, αυτά τα κύτταρα περνούν από μια διαδικασία διαφοροποίησης για να γίνουν τελικά όλα τα συγκεκριμένα κύτταρα του αίματος σε κυκλοφορία.
Τα λευκά αιμοσφαίρια διαφοροποιούνται σε δύο διαφορετικές γραμμές - κοκκιοκύτταρα και ακοκκιοκύτταρα.
Κοκκιοκύτταρα
Τα λευκά αιμοσφαίρια γνωστά ως κοκκιοκύτταρα διαφοροποιούνται από ένα προγονικό κύτταρο κατά μήκος της μυελοειδούς κυτταρικής σειράς και ονομάζονται για την εμφάνισή τους κάτω από το μικροσκόπιο. Τα λευκά αιμοσφαίρια που σχηματίζονται είναι τα πολυάριθμα λευκά αιμοσφαίρια στον μυελό των οστών και περιλαμβάνουν:
- Ουδετερόφιλα: Συχνά θεωρούνται πιο σημαντικά σε σχέση με τον χαμηλό αριθμό λευκών αιμοσφαιρίων, τα ουδετερόφιλα είναι λευκά αιμοσφαίρια που είναι η κύρια άμυνα σας έναντι βακτηρίων και άλλων μικροοργανισμών. Τα ουδετερόφιλα αναφέρονται επίσης ως πολυμορφοπύρηνα κύτταρα ή PMN.
- Βασιόφιλα: Τα βασεόφιλα είναι πολύ λιγότεροι αριθμοί και παίζουν ρόλο στην άμυνα του σώματος από βακτήρια, εσωτερικά παράσιτα και εξωτερικά παράσιτα (όπως τσιμπούρια).
- Ηωσινόφιλα: Πιο γνωστό ως ο τύπος των λευκών αιμοσφαιρίων που συχνά αυξάνεται σε άτομα με αλλεργίες, αυτά τα κύτταρα είναι σημαντικά για την υπεράσπιση του σώματός μας από τα εσωτερικά παράσιτα (όπως τα σκουλήκια).
- Μονοκύτταρα: Τα μονοκύτταρα αναπτύσσονται από μονοβλάστες και μερικές φορές θεωρούνται ως "απορριμματοφόρα" του ανοσοποιητικού συστήματος. Μετά την έξοδο από το μυελό των οστών περνούν μόνο λίγες μέρες στην κυκλοφορία του αίματος μέχρι να μεταναστεύσουν σε ιστούς και να γίνουν μακροφάγοι. Αυτά τα κύτταρα καθαρίζουν τα συντρίμμια με μια μέθοδο που ονομάζεται φαγοκυττάρωση (ουσιαστικά τρώει τα συντρίμμια).
Αγροκυτταρικά
Τα αγροκοκύτταρα διαφοροποιούνται από ένα κοινό προγονικό κύτταρο (λεμφοβλάστη) μέσω της λεμφοειδούς κυτταρικής σειράς. Αυτά τα κύτταρα διαφοροποιούνται σε:
- Τ λεμφοκύτταρα (Τ κύτταρα): Τα Τ κύτταρα λειτουργούν σκοτώνοντας άμεσα βακτήρια, ιούς και καρκινικά κύτταρα σε μια διαδικασία που ονομάζεται κυτταρική ανοσία. Υπάρχουν πολλοί διαφορετικοί τύποι κυττάρων Τ που όλοι εκτελούν διαφορετικές λειτουργίες, όπως κυτταροτοξικά Τ κύτταρα, βοηθητικά Τ κύτταρα, μνήμη Τ κύτταρα, και φυσικά φονικά Τ κύτταρα. Τα κυτταροτοξικά Τ κύτταρα ή τα CD8 + κύτταρα παίζουν σημαντικό ρόλο στην απομάκρυνση μολυσμένων από ιούς κυττάρων από το σώμα.
- Β λεμφοκύτταρα (Β κύτταρα): Τα Β κύτταρα εμπλέκονται σε μια διαφορετική μορφή άμυνας έναντι μικροοργανισμών, που αναφέρονται ως χυμική ανοσία. Τα Β κύτταρα μπορεί να παρουσιάζουν αντιγόνα (δείκτης κάτι ανώμαλου στο σώμα) στα Τ κύτταρα επιπλέον της διαφοροποίησης σε κύτταρα πλάσματος που παράγουν αντισώματα. Τα Β κύτταρα, με αυτόν τον τρόπο, διαδραματίζουν σημαντικό ρόλο στη «μνήμη» ξένων βακτηρίων ή άλλων παθογόνων για το μέλλον.
- Φυσικά φονικά κύτταρα: Τα φυσικά δολοφονικά κύτταρα είναι διαφορετικά από τα φυσικά δολοφονικά κύτταρα Τ και παίζουν σημαντικό ρόλο στην καταπολέμηση του καρκίνου στο σώμα.
Συμπτώματα λευκοπενίας
Τα σημεία και τα συμπτώματα της λευκοπενίας είναι κυρίως τα συμπτώματα που σχετίζονται με λοιμώξεις που μπορεί να αναπτυχθούν, αν και με σοβαρή λευκοπενία, συχνά υπάρχουν μη ειδικά συμπτώματα ή κόπωση και αίσθημα αδιαθεσίας. Τα προειδοποιητικά σημάδια για πιθανή λευκοπενία περιλαμβάνουν συχνές λοιμώξεις, λοιμώξεις που δεν θα υποχωρήσουν, γενικό αίσθημα ασθένειας και φλεγμονή ή έλκη μέσα ή γύρω από το στόμα. Τα συμπτώματα της λοίμωξης μπορεί να περιλαμβάνουν:
- Πυρετός, ρίγη ή / και νυχτερινές εφιδρώσεις
- Πονοκέφαλος ή άκαμπτος λαιμός
- Πονόλαιμος
- Πληγές στο στόμα ή λευκές κηλίδες στο στόμα
- Βήχας ή δύσπνοια
- Πόνος ή κάψιμο με ούρηση
- Αποστράγγιση, ερυθρότητα ή πρήξιμο γύρω από μια πληγή του δέρματος
- Κοιλιακός πόνος και / ή διάρροια
Είναι σημαντικό να σημειωθεί ότι, ακόμη και όταν υπάρχει σοβαρή λοίμωξη, σημεία και συμπτώματα μπορεί να μην είναι τόσο εμφανή λόγω της έλλειψης λευκών αιμοσφαιρίων. (Τα λευκά αιμοσφαίρια είναι υπεύθυνα για τη δημιουργία σημείων φλεγμονής, πύου κ.λπ.)
Εάν εμφανιστεί επίσης αναιμία (χαμηλός αριθμός ερυθρών αιμοσφαιρίων), τα συμπτώματα μπορεί να περιλαμβάνουν:
- Ζάλη ή λιποθυμία
- Ένας γρήγορος καρδιακός ρυθμός
- Χλωμό δέρμα
Εάν υπάρχει επίσης θρομβοπενία, τα σημεία μπορεί να περιλαμβάνουν:
- Μώλωπες
- Μικρές κόκκινες κηλίδες στο δέρμα που δεν μαυρίζουν με πίεση (πετέχια)
- Ρινορραγίες
- Αίμα στα ούρα ή κόπρανα
- Βαριές εμμηνορροϊκές περίοδοι
Αιτίες
Υπάρχουν πολλές καταστάσεις που μπορούν να οδηγήσουν σε χαμηλό αριθμό λευκών αιμοσφαιρίων, αλλά το πρώτο βήμα είναι να εξεταστεί εάν υπάρχει πραγματική μείωση του αριθμού των λευκών αιμοσφαιρίων. Και ακόμη και αν ο αριθμός είναι χαμηλός (σε σύγκριση με το εύρος αναφοράς του εργαστηρίου), ανεξάρτητα από το εάν ο αριθμός είναι ανησυχητικός ή όχι.
Καλοήθης εθνική ουδετεροπενία (ονομάζεται επίσης φυσιολογική λευκοπενία ή συνταγματική ουδετεροπενία) είναι μια κληρονομική κατάσταση στην οποία ένα άτομο έχει χαμηλό αριθμό λευκών αιμοσφαιρίων. Αυτοί οι χαμηλότεροι αριθμοί λευκών αιμοσφαιρίων είναι μια πολύ συχνή αιτία φαινομενικής ουδετεροπενίας σε άτομα της Αφρικής, της Μέσης Ανατολής ή της Δυτικής Ινδίας. Το χαρακτηριστικό γνώρισμα της καλοήθους εθνικής ουδετεροπενίας είναι ότι παρόλο που ο αριθμός των λευκών αιμοσφαιρίων είναι κάτω από το φυσιολογικό εύρος, αυτοί οι άνθρωποι δεν έχουν αυξημένο κίνδυνο μόλυνσης.
Η επίγνωση της καλοήθους εθνικής ουδετεροπενίας είναι ιδιαίτερα σημαντική στη θεραπεία του καρκίνου, καθώς οι διακοπές της συνέχισης της χημειοθεραπείας (ή της αναστολής) ή της συμμετοχής σε κλινικές δοκιμές ενδέχεται να μην λαμβάνουν υπόψη αυτήν την ποικιλομορφία σε «φυσιολογικούς» αριθμούς λευκών αιμοσφαιρίων.
Ψευδολευκοπενία είναι ένας όρος που σημαίνει απλά ότι ο αριθμός των λευκών αιμοσφαιρίων εμφανίζεται χαμηλός, αλλά στην πραγματικότητα δεν είναι. Η ψευδολευκοπενία μπορεί να προκληθεί από αλλαγές στο εργαστηριακό δείγμα μετά την λήψη του (in vitro), όπως συσσώρευση κυττάρων σε απόκριση στο κρύο. Το φαινόμενο μπορεί επίσης να εμφανιστεί στην αρχή μιας λοίμωξης καθώς τα λευκά αιμοσφαίρια μεταναστεύουν στους ιστούς (για την καταπολέμηση της λοίμωξης) ή χρησιμοποιούνται προσωρινά για την καταπολέμηση της λοίμωξης, προτού απελευθερωθούν περισσότερα από το μυελό των οστών.
Μηχανισμοί
Εξετάζοντας τις πιθανές αιτίες της λευκοπενίας, είναι χρήσιμο να κατανοήσουμε τους πιθανούς μηχανισμούς που ευθύνονται για τις χαμηλές μετρήσεις. Αυτά μπορεί να περιλαμβάνουν:
- Μειωμένη παραγωγή: Καταστάσεις όπως ο υποσιτισμός πρωτεϊνών-θερμίδων ή ορισμένες ανεπάρκειες βιταμινών μπορεί να μειώσουν τη διαθεσιμότητα "δομικών στοιχείων" για τα λευκά αιμοσφαίρια, έτσι ώστε να είναι υποπαραγωγή. Οτιδήποτε παρεμβαίνει στο μυελό των οστών μπορεί επίσης να οδηγήσει σε μειωμένη παραγωγή.
- Αυξημένη ανάλυση: Καταστάσεις όπως ορισμένες αυτοάνοσες διαταραχές μπορεί να παράγουν αντισώματα κατά των λευκών αιμοσφαιρίων έτσι ώστε να διασπώνται πολύ γρήγορα.
- Αυξημένη κατανάλωση: Τα λευκά αιμοσφαίρια μπορεί να "εξαντληθούν" καθώς καταπολεμούν λοιμώξεις στο σώμα, ιδιαίτερα σοβαρές λοιμώξεις (π.χ. σήψη).
- Κατάσχεση: Τα λευκά αιμοσφαίρια μπορεί να αποκολληθούν (συσσωρευτούν) στον σπλήνα σε καταστάσεις όπως η κίρρωση του ήπατος.
Απόλυτη έναντι σχετικής λευκοπενίας
Όταν εξετάζουμε τον αριθμό των λευκών αιμοσφαιρίων σε πλήρη αριθμό αίματος, είναι σημαντικό να σημειωθεί ότι μόνο μια μειονότητα των λευκών αιμοσφαιρίων που υπάρχουν στο σώμα κυκλοφορούν στην κυκλοφορία του αίματος. Για αυτόν τον λόγο, ο αριθμός μπορεί μερικές φορές να αλλάξει αρκετά γρήγορα.
Μόνο περίπου 2% έως 3% των ώριμων λευκοκυττάρων κυκλοφορούν ελεύθερα στο αίμα. Περίπου 80% έως 90% παραμένουν στο μυελό των οστών, αποθηκευμένα σε περίπτωση που μπορεί να χρειαστούν γρήγορα. Τα υπόλοιπα λευκά αιμοσφαίρια ευθυγραμμίζουν τα αιμοφόρα αγγεία έτσι ώστε να μην κυκλοφορούν ελεύθερα (και επομένως δεν ανιχνεύονται σε CBC). Μόλις στην κυκλοφορία του αίματος, τα λευκά αιμοσφαίρια ζουν κατά μέσο όρο από δύο έως 16 ημέρες.
Ορισμένες καταστάσεις μπορεί να προκαλέσουν την είσοδο των λευκών αιμοσφαιρίων στο εσωτερικό των αιμοφόρων αγγείων στην κυκλοφορία (οριοθέτηση), όπως σοκ, έντονη άσκηση ή μεγάλο άγχος. Αυτό μπορεί να προκαλέσει την εμφάνιση φυσιολογικού λευκού που είναι πραγματικά χαμηλό. Αντιθέτως, η αραίωση του αίματος, όπως όταν ένα άτομο λαμβάνει μετάγγιση πλάσματος, μπορεί να μειώσει τεχνητά τον αριθμό των λευκών αιμοσφαιρίων.
Στρατηγός Λευκοπενία
Θα ξεκινήσουμε εξετάζοντας τις πιθανές αιτίες της λευκοπενίας γενικά, και στη συνέχεια θα εξετάσουμε τις αιτίες που μπορεί να οδηγήσουν σε ανεπάρκεια ενός τύπου κυττάρου αίματος έναντι ενός άλλου.
Στις ανεπτυγμένες χώρες, η λευκοπενία που προκαλείται από φάρμακα είναι πιο συχνή και μπορεί να προκληθεί από διαφορετικούς μηχανισμούς, ανάλογα με το εάν το φάρμακο τραυματίζει το μυελό των οστών ή οδηγεί σε αυτοανοσία που προκαλεί τη διάσπαση των κυττάρων. Σε όλο τον κόσμο, ο υποσιτισμός (που οδηγεί σε μειωμένη παραγωγή) είναι πιο συνηθισμένος.
Προκαλούμενη από φάρμακα και θεραπεία
Ένα ευρύ φάσμα φαρμάκων μπορεί να είναι υπεύθυνο για τη λευκοπενία και ο γιατρός σας πιθανότατα θα αρχίσει να αξιολογεί τη λευκοπενία σας (ελλείψει άλλων συμπτωμάτων) αλλά να εξετάζει προσεκτικά τα φάρμακά σας. Τα φάρμακα μπορούν να οδηγήσουν σε λευκοπενία με διάφορους τρόπους, συμπεριλαμβανομένης της άμεσης καταστολής του μυελού των οστών, με τοξική επίδραση στα κύτταρα που γίνονται λευκοκύτταρα, ή οδηγώντας σε ανοσολογική αντίδραση στην οποία το σώμα επιτίθεται στα δικά του λευκά αιμοσφαίρια. Μερικές σχετικά κοινές αιτίες περιλαμβάνουν:
Φάρμακα χημειοθεραπείας: Ένας χαμηλός αριθμός λευκών αιμοσφαιρίων λόγω χημειοθεραπείας (ουδετεροπενία που προκαλείται από χημειοθεραπεία) είναι μια πολύ συχνή αιτία, καθώς και μια σοβαρή αιτία λευκοπενίας. Διαφορετικά φάρμακα χημειοθεραπείας επηρεάζουν το μυελό των οστών με διαφορετικούς τρόπους. Ενώ ο χρόνος διαφέρει μεταξύ των φαρμάκων, το σημείο στο οποίο ο αριθμός των λευκών αιμοσφαιρίων φτάνει στο χαμηλότερο σημείο (το ναδίρ) είναι περίπου 10 έως 14 ημέρες μετά την έγχυση.
Άλλα φάρμακα:
- Φάρμακα κατάσχεσης: Lamictal (λαμοτριγίνη), βαλπροϊκό οξύ, φαινυτοΐνη, καρβαμαζεπίνη
- Αντιβιοτικά, ειδικά Septra ή Bactrim (trimethoprim / sulfamethoxazole), Minocin (minocycline), παράγωγα πενικιλλίνης (όπως Amoxicillin), κεφαλοσπορίνες και Flagyl (metronidazole).
- Φάρμακα για τον πόνο όπως η ασπιρίνη και μη στεροειδή αντιφλεγμονώδη φάρμακα όπως η ιβουπροφαίνη.
- Αντιιικά όπως το acyclovir
- Ψυχιατρικά φάρμακα όπως κλοζαπίνη, Wellbutrin (βουπροπιόνη), χλωροπρομαζίνη, ρισπεριδόνη και αλοπεριδόλη
- Καρδιακά φάρμακα, όπως θειαζιδικά διουρητικά, βήτα-αναστολείς και σπιρονολακτόνη
- Ανοσοκατασταλτικά φάρμακα για την πρόληψη της απόρριψης μοσχεύματος, τη θεραπεία της φλεγμονώδους αρθρίτιδας όπως το σιρόλιμους, η τακρόλιμους, η μυκοφαινολάτη μοφετίλη, η λεφλουνομίδη
- Φάρμακα για τον ιό HIV (αντιρετροϊκά)
- Βιολογικές θεραπείες όπως αναστολείς TNF, Proleukin (ιντερλευκίνη-2) και Rituxan (rituximab)
- Φάρμακα πολλαπλής σκλήρυνσης όπως ιντερφερόνη βήτα-1α και ιντερφερόνη βήτα-1b
Ιδιόπαθη
Μερικές φορές η αιτία της λευκοπενίας δεν είναι εμφανής, ακόμη και με ενδελεχή εργαστηριακή επεξεργασία. Ο όρος idiopathic χρησιμοποιείται ως κατηγορία catch-all για να περιγράψει μια κατάσταση που συμβαίνει για έναν λόγο που δεν είναι εμφανής. Ένα παράδειγμα είναι η χρόνια ιδιοπαθή ουδετεροπενία.
Λοιμώξεις
Οι λοιμώξεις είναι, αντιθέτως, μια σχετικά κοινή αιτία της λευκοπενίας. Η λευκοπενία μπορεί να εμφανιστεί κατά τη διάρκεια της οξείας λοίμωξης με κάποιες λοιμώξεις ή κυρίως στο μεταγεννητικό στάδιο με άλλες.
Με σήψη, μια συντριπτική βακτηριακή λοίμωξη σε ολόκληρο το σώμα, μπορεί να εμφανιστεί λευκοπενία καθώς τα διαθέσιμα λευκά αιμοσφαίρια "εξαντλούνται" καταπολεμώντας τη μόλυνση.
Υπάρχουν μερικές λοιμώξεις στις οποίες η λευκοπενία είναι αρκετά συχνή, όπως:
- Ιογενείς λοιμώξεις: Ιός Epstein Barr (μονο), αναπνευστικός συγκυτιακός ιός (RSV), παρβοϊός, γρίπη, κυτταρομεγαλοϊός, ηπατίτιδα Α και Β, ιλαρά, δάγκειος πυρετός, HIV (περίπου το 70% των ατόμων με HIV θα εμφανίσουν λευκοπενία)
- Rickettsial ασθένειες: Νόσος του Lyme, Ehrlichiosis, anaplasmosis, typhus, Rocky Mountain
- Βακτηριακές λοιμώξεις: Shigella, σαλμονέλα, κοκκύτης (κοκκύτης), βρουκέλλωση, φυματίωση και άτυπα μυκοβακτηριακά στελέχη, ψιτσάκωση
- Παράσιτα: Ελονοσία
Αρκετές από αυτές τις λοιμώξεις μπορεί επίσης να προκαλέσουν αναιμία (χαμηλός αριθμός ερυθρών αιμοσφαιρίων) και θρομβοπενία (χαμηλός αριθμός αιμοπεταλίων).
Συνθήκες που επηρεάζουν το μυελό των οστών
Οτιδήποτε παρεμβαίνει στην παραγωγή λευκών αιμοσφαιρίων στο μυελό των οστών μπορεί ενδεχομένως να οδηγήσει σε λευκοπενία, όπως:
- Διήθηση του μυελού των οστών: Η διείσδυση του μυελού των οστών (όπως στην οξεία λευχαιμία και στη μεγάλη λευχαιμία των κοκκωδών λεμφοκυττάρων) μπορεί να διαταράξει τη διαδικασία σχηματισμού αιμοσφαιρίων. Οι μεταστάσεις στο μυελό των οστών μπορούν επίσης να οδηγήσουν σε λευκοπενία. Οι καρκίνοι που τείνουν να εξαπλωθούν στο μυελό των οστών περιλαμβάνουν τον καρκίνο του μαστού, τον καρκίνο του προστάτη, τον καρκίνο του παχέος εντέρου, το μελάνωμα και τον καρκίνο του στομάχου.
- Διαταραχές του μυελού των οστών, συμπεριλαμβανομένης της απλαστικής αναιμίας, των μυελοδυσπλαστικών συνδρόμων, του πολλαπλού μυελώματος, της μυελοϊνώσεως
Αγγειακές παθήσεις κολλαγόνου / αυτοάνοσες καταστάσεις
Ορισμένες καταστάσεις μπορούν να οδηγήσουν στην καταστροφή των λευκών αιμοσφαιρίων.
Οι κύριες αυτοάνοσες συνθήκες περιλαμβάνουν
- Πρωτογενής αυτοάνοση ουδετεροπενία
- Χρόνια καλοήθης ουδετεροπενία της παιδικής ηλικίας
Οι δευτερογενείς αυτοάνοσες συνθήκες περιλαμβάνουν καταστάσεις όπως:
- Λύκος (πολύ συχνός)
- Ρευματοειδής αρθρίτιδα
- Σύνδρομο Sjogren
- Μικτή νόσος του συνδετικού ιστού
- Ρευματική πολυμυαλγία
- η νόσος του Κρον
Μερικές από αυτές τις καταστάσεις μπορεί να οδηγήσουν σε λευκοπενία με περισσότερο από τον τρόπο. Για παράδειγμα, το σύνδρομο Felty (μια διευρυμένη σπλήνα συν ουδετεροπενία) μπορεί να οδηγήσει και στην απομόνωση των λευκών αιμοσφαιρίων.
Άλλες αυτοάνοσες αιτίες περιλαμβάνουν:
- Καθαρή απλασία λευκών κυττάρων
- Τ-γάμμα λεμφοκυττάρωση
Περιβαλλοντικές εκθέσεις
Οι εκθέσεις στο περιβάλλον ή στον τρόπο ζωής μπορεί να οδηγήσουν σε λευκοπενία, όπως:
- Έκθεση σε υδράργυρο, αρσενικό ή χαλκό
- Βαριά χρήση αλκοόλ
- Έκθεση ακτινοβολίας
Βιταμίνη και διατροφικές ανεπάρκειες
Ο υποσιτισμός πρωτεϊνών-θερμίδων είναι μια κοινή αιτία λευκοπενίας που οφείλεται στην ανεπαρκή παραγωγή λευκοκυττάρων.
Οι ανεπάρκειες βιταμίνης Β12 και φυλλικού οξέος είναι μια σχετικά κοινή αιτία, καθώς και η αναιμία ανεπάρκειας σιδήρου.
Φλεγμονώδης
Η σαρκοείδωση είναι μια ελάχιστα κατανοητή φλεγμονώδης κατάσταση που συνήθως οδηγεί σε λευκοπενία.
Υπερπλασιασμός
Ένας διογκωμένος σπλήνας μπορεί να οδηγήσει στη δέσμευση των λευκοκυττάρων στον σπλήνα. Μπορεί να συμβεί με κίρρωση του ήπατος, ορισμένες διαταραχές του αίματος ή το σύνδρομο Felty.
Συγγενείς συνθήκες
Η λευκοπενία ή η ουδετεροπενία παρατηρούνται με έναν αριθμό συγγενών καταστάσεων και συνδρόμων, όπως:
- Σοβαρή συγγενής ουδετεροπενία (σύνδρομο Kostmann)
- Κυκλική ουδετεροπενία
- Αναιμία Diamond Blackman
- Myelokathexis (μια κατάσταση κατά την οποία τα λευκά αιμοσφαίρια δεν εισέρχονται στην κυκλοφορία του αίματος από το μυελό των οστών)
Άλλες αιτίες
Η αιμοκάθαρση οδηγεί συχνά σε λευκοπενία, καθώς και σε αντιδράσεις μετάγγισης.
Αιτίες ειδικών τύπων χαμηλών επιπέδων λευκών αιμοσφαιρίων
Ορισμένες ιατρικές καταστάσεις οδηγούν σε δυσανάλογα χαμηλό αριθμό ενός συγκεκριμένου τύπου λευκών αιμοσφαιρίων και άλλοι αριθμοί λευκών αιμοσφαιρίων μπορεί να είναι φυσιολογικοί. Ένα απομονωμένο χαμηλό επίπεδο ορισμένων τύπων λευκών αιμοσφαιρίων μπορεί επίσης να είναι σημαντικό για την πρόβλεψη της παρουσίας ή της σοβαρότητας μιας ασθένειας.
Ουδετεροπενία: Ένα χαμηλό επίπεδο ουδετερόφιλων είναι συχνά το πιο ανησυχητικό της λευκοπενίας λόγω του κινδύνου μόλυνσης. Η ουδετεροπενία χωρίς γενική λευκοπενία (απομονωμένη ουδετεροπενία) υποδηλώνει αιτίες όπως αυτοάνοσες ασθένειες ή ανεπάρκειες βιταμινών (διεργασίες που μπορεί να επηρεάσουν μόνο τον ένα τύπο λευκών αιμοσφαιρίων), ενώ οι καταστάσεις που αφορούν τον μυελό των οστών επηρεάζουν συνήθως όλους τους τύπους λευκών αιμοσφαιρίων.
Ηωσινοπενία: Ένα χαμηλό επίπεδο ηωσινόφιλων (ηωσινοφιλική λευκοπενία) παρατηρείται συνήθως με σωματικό ή συναισθηματικό στρες (λόγω της απελευθέρωσης των ορμονών του στρες), με το σύνδρομο Cushing και με οξεία φλεγμονή. Η ηωσινοπενία φαίνεται επίσης να είναι ένας σημαντικός δείκτης για σήψη.
Basopenia: Χαμηλά επίπεδα βασεόφιλων (βασεόφιλη λευκοπενία) μπορεί να παρατηρηθούν με:
- Αλλεργικές καταστάσεις, όπως κυψέλες (κνίδωση), σοβαρές αλλεργίες, αγγειοοίδημα και αναφυλαξία
- Με υψηλές δόσεις ή μακροχρόνια χρήση κορτικοστεροειδών
- Με άγχος
- Κατά τη διάρκεια της οξείας φάσης λοιμώξεων ή φλεγμονών
- Με υπερθυρεοειδισμό ή θυρεοτοξίκωση
Λεμφοπενία: Η λεμφοπενία χωρίς αντίστοιχα χαμηλό επίπεδο άλλων λευκών αιμοσφαιρίων δεν είναι πολύ συχνή, αλλά μπορεί να είναι πολύ σημαντική σε ορισμένες περιπτώσεις ή να παρέχει χρήσιμες πληροφορίες. Οι αιτίες μπορεί να περιλαμβάνουν:
- Κορτικοστεροειδή
- Νεφρική ανεπάρκεια
- Ακτινοβολία
- Η νόσος του Hodgkin
- Φάρμακα που χρησιμοποιούνται για την πρόληψη της απόρριψης μοσχεύματος
- Μερικές ιογενείς λοιμώξεις, ειδικά HIV / AIDS με ανεπάρκεια CD4 Τ κυττάρων
- Συγγενείς καταστάσεις, όπως σοβαρή συνδυασμένη ανοσοανεπάρκεια
Ο αριθμός των λεμφοκυττάρων τείνει να μειώνεται με την κανονική γήρανση, αν και η λεμφοπενία φαίνεται να σχετίζεται με τον συνολικό κίνδυνο θανάτου σε ενήλικες στις ΗΠΑ.
Από προγνωστική άποψη, πρόσφατη έρευνα δείχνει ότι η λεμφοπενία προβλέπει τη σοβαρότητα της νόσου και την πιθανότητα να προχωρήσει στην ανάγκη για εντατική φροντίδα ή θάνατο με το COVID-19.
Μονοκυτταροπενία: Ένα απομονωμένο χαμηλό επίπεδο μονοκυτταροπενίας παρατηρείται συχνότερα στην αρχή της χρήσης κορτικοστεροειδών.
Διάγνωση
Σε ορισμένες περιπτώσεις, η αιτία της λευκοπενίας μπορεί να είναι προφανής και δεν θα χρειαστεί επεξεργασία (για παράδειγμα, εάν ένα άτομο λαμβάνει χημειοθεραπεία). Άλλες φορές, η ακριβής διάγνωση μπορεί να είναι δύσκολη.
Ιστορία και Φυσική
Η διαγνωστική διαδικασία θα πρέπει να ξεκινά με προσεκτικό ιστορικό, συμπεριλαμβανομένων τυχόν παραγόντων κινδύνου για καταστάσεις που σημειώνονται παραπάνω, φάρμακα που χρησιμοποιήθηκαν, ιστορικό ταξιδιού και πολλά άλλα. Η φυσική εξέταση θα πρέπει να αναζητά τυχόν σημάδια λοίμωξης (σημειώνοντας ότι αυτά μπορεί να μην υπάρχουν με πολύ χαμηλό αριθμό λευκών και ακόμη και τα ευρήματα απεικόνισης μπορεί να μην είναι τόσο προφανή, όπως σημάδια πνευμονίας σε ακτινογραφία θώρακος). Οι λεμφαδένες (συμπεριλαμβανομένων εκείνων που βρίσκονται πάνω από το περιλαίμιο) και ο σπλήνας πρέπει να ελέγχονται προσεκτικά και το δέρμα να εξετάζεται για τυχόν ενδείξεις μώλωπες.
ΕΞΕΤΑΣΕΙΣ ΑΙΜΑΤΟΣ
Ένας αριθμός εργαστηριακών εξετάσεων μπορεί να βοηθήσει στη μείωση των αιτίων:
- Πλήρης μέτρηση αίματος (CBC): Η εργαστηριακή αξιολόγηση μπορεί να ξεκινήσει αξιολογώντας τους αριθμούς στον πλήρη αριθμό αίματος, συμπεριλαμβανομένων των αναλογιών των λευκών αιμοσφαιρίων, του αριθμού των ερυθρών αιμοσφαιρίων και των αιμοπεταλίων. Οι δείκτες ερυθρών αιμοσφαιρίων (όπως το MCV) μερικές φορές μπορούν να δώσουν σημαντικές ενδείξεις για αιτίες όπως ανεπάρκεια βιταμίνης Β12. Σίγουρα η σύγκριση με τα αποτελέσματα με προηγούμενες πλήρεις αιματολογικές μετρήσεις είναι χρήσιμη.
- Επίχρισμα αίματος: Ένα περιφερειακό επίχρισμα για μορφολογία μπορεί να είναι χρήσιμο στην αναζήτηση οποιωνδήποτε αλλαγών στα κύτταρα του αίματος, όπως τοξικές κοκκοποιήσεις στα ουδετερόφιλα που μερικές φορές παρατηρούνται με λοιμώξεις. Η αναζήτηση οποιωνδήποτε σημείων ανώριμων λευκών αιμοσφαιρίων είναι επίσης πολύ χρήσιμη όταν αναζητάτε σοβαρές λοιμώξεις ή καρκίνους που σχετίζονται με το αίμα.
- Πλήθος ρετινοκυττάρων: Εάν ο αριθμός των ερυθρών αιμοσφαιρίων είναι επίσης χαμηλός, ένας αριθμός δικτυοερυθροκυττάρων μπορεί να σας βοηθήσει να προσδιορίσετε εάν οι μετρήσεις των αιμοσφαιρίων είναι χαμηλές λόγω έλλειψης παραγωγής ή κάποιου άλλου μηχανισμού.
Περιοχές αναφοράς
Ο όρος λευκοπενία χρησιμοποιείται συνήθως για να περιγράψει ότι ο συνολικός αριθμός λευκών είναι χαμηλός, αλλά αυτό μπορεί να περιλαμβάνει μειωμένα επίπεδα ορισμένων τύπων λευκών αιμοσφαιρίων και φυσιολογικό αριθμό άλλων. Σε ορισμένες περιπτώσεις, ο συνολικός αριθμός λευκών αιμοσφαιρίων μπορεί να είναι χαμηλός, αλλά ένας τύπος λευκών αιμοσφαιρίων μπορεί στην πραγματικότητα να είναι υψηλός.
Το φυσιολογικό εύρος για τον αριθμό των λευκών αιμοσφαιρίων ποικίλλει ανάλογα με την ώρα της ημέρας. Το επίπεδο μπορεί επίσης να αλλάξει, μερικές φορές σημαντικά, σε απάντηση στο σωματικό ή συναισθηματικό στρες.
Διαφορετικά λευκά αιμοσφαίρια αποτελούν διαφορετικά ποσοστά του συνολικού αριθμού λευκών αιμοσφαιρίων. Αυτό περιλαμβάνει:
- Ουδετερόφιλα (55% έως 70%)
- Ουδετερόφιλα ζώνης (0% έως 3%)
- Λεμφοκύτταρα (20% έως 40%): Το ποσοστό των λεμφοκυττάρων είναι υψηλότερο σε παιδιά ηλικίας 4 έως 18 ετών από ό, τι στους ενήλικες.
- Μονοκύτταρα (2% έως 8%)
- Ηωσινόφιλα (1% έως 4%)
- Βασεόφιλα (0,5% έως 1%)
Συνολικός αριθμός λευκών αιμοσφαιρίων: Το εύρος των συνολικών λευκών αιμοσφαιρίων σε ενήλικες σε παιδιά έχει ως εξής:
- Άνδρες: 5.000 έως 10.000 κύτταρα ανά μικρολίτρο (uL)
- Γυναίκες: 4.500 έως 11.000 κύτταρα ανά uL
- Παιδιά: 5.000 έως 10.000 κύτταρα ανά uL (από την παιδική ηλικία έως την εφηβεία)
Απόλυτος αριθμός ουδετερόφιλων: Το απόλυτο επίπεδο (ολικός αριθμός λευκών αιμοσφαιρίων πολλαπλασιασμένος επί το ποσοστό ενός συγκεκριμένου τύπου λευκών κυττάρων) των διαφόρων τύπων λευκών αιμοσφαιρίων μπορεί να είναι μια πολύ σημαντική εργαστηριακή τιμή, ειδικά όσον αφορά τα ουδετερόφιλα.
Το εύρος για τον απόλυτο αριθμό ουδετερόφιλων κυμαίνεται μεταξύ 2.500 κύτταρα / uL και 6.000 κυττάρων / uL.
Ένας απόλυτος αριθμός ουδετερόφιλων (ANC) μικρότερος από 2.500 θα ονομάζεται ουδετεροπενία, αλλά ο αριθμός πρέπει συνήθως να πέσει κάτω από 1.000 κύτταρα / uL πριν αυξηθεί σημαντικά ο κίνδυνος ανάπτυξης βακτηριακής λοίμωξης. Εάν το ANC πέσει κάτω από 500 κύτταρα / uL, ο κίνδυνος μόλυνσης αυξάνεται απότομα. Ο όρος "ακοκκιοκυττάρωσημερικές φορές χρησιμοποιείται εναλλακτικά με ANC μικρότερο από 500 κελιά / uL.
Αξίζει να σημειωθεί ότι οι άνθρωποι μπορεί να έχουν ουδετεροπενία παρά τον κανονικό συνολικό αριθμό λευκών αιμοσφαιρίων (συχνά επειδή ο απόλυτος αριθμός λεμφοκυττάρων είναι αυξημένος).
Άλλες εργαστηριακές δοκιμές
Οι δοκιμές για αιτίες μπορεί να περιλαμβάνουν:
- Επίπεδα βιταμίνης Β12 ή φυλλικού οξέος
- Καλλιέργειες αίματος
- Ιοί πολιτισμοί
- Κυτταρομετρία ροής
- Δοκιμές για την ανίχνευση αυτοανοσίας όπως αντιπυρηνικά αντισώματα (η δοκιμή αντι-ουδετερόφιλων αντισωμάτων είναι κυρίως χρήσιμη σε παιδιά)
- Γενετικός έλεγχος εάν υπάρχει υποψία για συγγενή αιτία
Εξέταση μυελού των οστών
Μπορεί να χρειαστεί βιοψία μυελού των οστών για να αναζητηθεί ένας υποκείμενος καρκίνος (όπως λευχαιμία) ή διαταραχή του μυελού των οστών, όπως η απλαστική αναιμία.
Εικόνα
Δεν απαιτούνται συχνά εξετάσεις απεικόνισης για τη διάγνωση της λευκοπενίας, εκτός εάν υπάρχει υποψία ότι υπάρχει υποκείμενος καρκίνος ή λοίμωξη των οστών.
Θεραπεία
Το εάν η λευκοπενία απαιτεί θεραπεία εξαρτάται από τον αριθμό των λευκών αιμοσφαιρίων, ειδικά από τον απόλυτο αριθμό ουδετερόφιλων.
Θεραπεία της υποκείμενης αιτίας
Συχνά, η θεραπεία της υποκείμενης αιτίας της λευκοπενίας είναι πιο αποτελεσματική, όπως η αντικατάσταση ανεπαρκών βιταμινών ή η θεραπεία λοιμώξεων. Με σοβαρές καταστάσεις όπως η απλαστική αναιμία, αυτό μπορεί να απαιτεί μεταμόσχευση μυελού των οστών.
Αντιβιοτικά
Εάν η λευκοπενία είναι σοβαρή (σοβαρή απόλυτη ουδετεροπενία) όπως λόγω χημειοθεραπείας και υπάρχει πυρετός (ή ακόμα και χωρίς πυρετό εάν οι μετρήσεις είναι πολύ χαμηλές), μερικές φορές χρησιμοποιούνται αντιβιοτικά ακόμη και αν δεν βρεθεί προφανής πηγή μόλυνσης. Αυτό μπορεί επίσης να συμβαίνει με ορισμένα αντιιικά ή αντιμυκητιασικά (για παράδειγμα, προληπτικά αντιμυκητιασικά μπορεί να χορηγηθούν για το Aspergillus).
Μεταγγίσεις
Οι εγχύσεις κοκκιοκυττάρων σπάνια χρησιμοποιούνται και η χρήση τους είναι αμφιλεγόμενη. Τούτου λεχθέντος, μπορεί να υπάρχουν ρυθμίσεις στις οποίες συνιστώνται, όπως για άτομα με πολύ υψηλό κίνδυνο.
Παράγοντες ανάπτυξης
Τα φάρμακα (αυξητικοί παράγοντες) μπορούν να χρησιμοποιηθούν για την τόνωση της παραγωγής ουδετερόφιλων στο μυελό των οστών σας (προληπτικά ή ως θεραπεία για χαμηλό αριθμό ουδετερόφιλων). Η χρήση αυξητικών παραγόντων για την τόνωση της ανάπτυξης και ωρίμανσης των κοκκιοκυττάρων έχει γίνει πρότυπο φροντίδας ακόμη και προληπτικά με ορισμένους καρκίνους και επέτρεψε στους γιατρούς να χρησιμοποιούν χημειοθεραπευτικά φάρμακα σε υψηλότερες δόσεις από ό, τι στο παρελθόν.
Οι παράγοντες διέγερσης αποικιών κοκκιοκυττάρων (G-CSFs) και οι παράγοντες διέγερσης αποικιών κοκκιοκυττάρων-μακροφάγων που είναι διαθέσιμοι περιλαμβάνουν:
- Neupogen (φιλγραστίμη, G-CSF)
- Neulasta (pegfilgrastim)
- Λευκίνη (sargramostim, GM-CSF
Πρόληψη λοιμώξεων
Εάν ο αριθμός των λευκών αιμοσφαιρίων ενός ατόμου είναι πολύ χαμηλός, μπορεί να απαιτείται εισαγωγή στο νοσοκομείο. Διαφορετικά, η φροντίδα για την πρόληψη λοιμώξεων είναι ζωτικής σημασίας ακόμη και αν δοθούν αυξητικοί παράγοντες Αυτό περιλαμβάνει:
- Αποφυγή συνωστισμού
- Περιορισμός επισκεπτών εάν νοσηλευτεί
- Αποφυγή επαφής με οποιονδήποτε είναι άρρωστο
- Εξασφάλιση της ασφάλειας των τροφίμων (χωρίς ωμό κρέας ή θαλασσινά, πλύσιμο λαχανικών, αποφυγή μαλακών τυριών κ.λπ.)
- Να είστε προσεκτικοί με τα κατοικίδια ζώα (αποφυγή απορριμμάτων, κλουβιά πουλιών, μη χειρισμός ερπετών κ.λπ.)
Μια λέξη από το Verywell
Υπάρχουν πολλές πιθανές αιτίες της λευκοπενίας που κυμαίνονται κυρίως από μια ενόχληση έως απειλητική για τη ζωή. Ο πρωταρχικός κίνδυνος είναι αυτός της μόλυνσης, και τα μέτρα για τη μείωση αυτού του κινδύνου και τη θεραπεία λοιμώξεων που υπάρχουν είναι πρωτίστως.