Περιεχόμενο
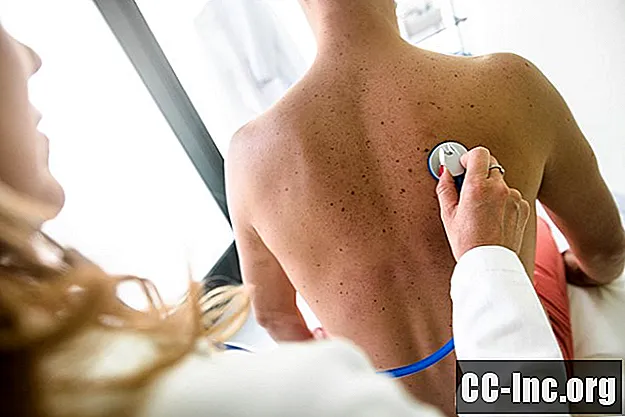
Το αδενοκαρκίνωμα του πνεύμονα είναι μια μορφή μη μικροκυτταρικού καρκίνου του πνεύμονα (NSCLC), ο πιο κοινός τύπος καρκίνου του πνεύμονα. Τα NSCLC αντιπροσωπεύουν το 80% των κακοηθειών των πνευμόνων και, από αυτά, περίπου το 50% είναι αδενοκαρκίνωμα. Σήμερα, το αδενοκαρκίνωμα είναι η πιο κοινή μορφή καρκίνου του πνεύμονα σε γυναίκες, Ασιάτες και άτομα κάτω των 45 ετών και μπορεί ακόμη και να επηρεάσει μη καπνιστές που δεν έχω καπνίσει ποτέ ένα τσιγάρο.Ενώ το ποσοστό αδενοκαρκινώματος μειώθηκε στους άνδρες και σταθμίστηκε στις γυναίκες, ο αριθμός συνεχίζει να αυξάνεται σε νέες, γυναίκες μη καπνιζόντων - και οι ερευνητές δεν είναι απολύτως σίγουροι γιατί. Πιστεύεται σε μεγάλο βαθμό ότι η γενετική, ο παθητικός καπνός και η έκθεση στο ραδόνιο στο σπίτι είναι όλοι παράγοντες που συμβάλλουν. Δυστυχώς, λείπει η έρευνα για τις πιθανές αιτίες, πιθανώς εν μέρει λόγω του γεγονότος ότι ο καρκίνος του πνεύμονα θεωρείται σε μεγάλο βαθμό «ασθένεια καπνιστή».
Γιατί ο καρκίνος του πνεύμονα αυξάνεται σε ποτέ καπνιστές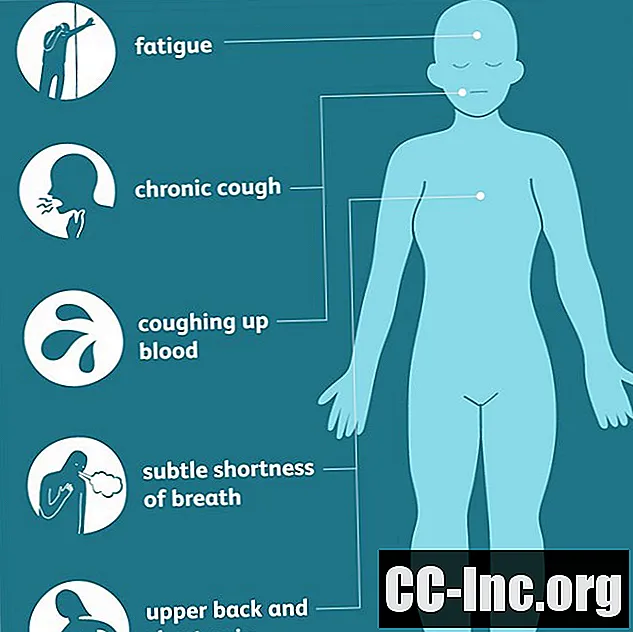
Συμπτώματα του αδενοκαρκινώματος του πνεύμονα
Τα αδενοκαρκινώματα των πνευμόνων συνήθως ξεκινούν σε ιστούς κοντά στο εξωτερικό τμήμα των πνευμόνων και μπορεί να είναι εκεί για μεγάλο χρονικό διάστημα πριν εμφανιστούν τα συμπτώματα. Όταν τελικά εμφανιστούν, τα συμπτώματα είναι συχνά λιγότερο εμφανή από άλλες μορφές καρκίνου του πνεύμονα, που εκδηλώνονται με χρόνιο βήχα και αιματηρά πτύελα μόνο σε μεταγενέστερα, πιο προχωρημένα στάδια της νόσου.
Εξαιτίας αυτού, μερικά από τα πιο γενικευμένα πρώιμα συμπτώματα (όπως κόπωση, λεπτή δύσπνοια ή πόνος στην πλάτη και το στήθος) μπορεί να χαθούν ή να αποδοθούν σε άλλες αιτίες. Ως αποτέλεσμα, οι διαγνώσεις καθυστερούν συχνά, ιδίως μεταξύ των νέων και των μη καπνιστών που μπορεί να μην έχουν θεωρήσει ποτέ τον καρκίνο πιθανότητα ή απειλή.
Συμπτώματα καρκίνου του πνεύμονα σε μη καπνιστέςΑιτίες
Όπως συμβαίνει με όλους τους καρκίνους, η αιτία του αδενοκαρκινώματος των πνευμόνων παραμένει σε μεγάλο βαθμό άγνωστη. Η έρευνα δείχνει έντονα ότι οι γενετικοί, περιβαλλοντικοί και τρόποι ζωής διαδραματίζουν ρόλο στην εμφάνιση, τον κίνδυνο και τη σοβαρότητα της νόσου.
Γενεσιολογία
Ως ένας από τους τρεις υπότυπους του NSCLC, το αδενοκαρκίνωμα του πνεύμονα πιστεύεται ότι σχετίζεται με ορισμένες γενετικές μεταλλάξεις που μπορεί να προδιαθέτουν ένα άτομο στην ασθένεια.
Αυτές περιλαμβάνουν μια μετάλλαξη του γονιδίου του υποδοχέα του επιδερμικού αυξητικού παράγοντα (EGFR), το οποίο παρέχει στο σώμα οδηγίες σχετικά με τον τρόπο παρασκευής δομικών πρωτεϊνών και ρυθμίζει την ταχύτητα με την οποία συμβαίνει αυτό. Υπάρχουν τουλάχιστον 10 γνωστές μεταλλάξεις που μπορούν να επηρεάσουν το γονίδιο και να αναγκάσουν τα κύτταρα να αναπαραχθούν ασυνήθιστα και εκτός ελέγχου.
Οι μεταλλάξεις EGFR συνηθέστερα σχετίζονται με λιγότερο επιθετικά αδενοκαρκινώματα χαμηλού έως ενδιάμεσου βαθμού.
Άλλες μεταλλάξεις που σχετίζονται με αδενοκαρκίνωμα του πνεύμονα περιλαμβάνουν αυτές που επηρεάζουν το γονίδιο σάρκωμα αρουραίου Kirsten (KRAS). Όπως το EGFR, το KRAS ρυθμίζει επίσης την ανάπτυξη των κυττάρων, την ωρίμανση και τον θάνατο. μεταλλάξεις παρατηρούνται στο 20% έως 40% των περιπτώσεων αδενοκαρκινώματος των πνευμόνων.
Ωστόσο, τα άτομα των οποίων οι όγκοι έχουν μεταλλάξεις KRAS έχουν συνήθως κακή πρόγνωση. Ακόμα κι αν ο καρκίνος ανταποκρίνεται καλά στην αρχική χημειοθεραπεία, η ασθένεια επιστρέφει σχεδόν πάντα.
Μεταλλάξεις που σχετίζονται με αδενοκαρκίνωμα μεταδίδονται μερικές φορές από γονέα σε παιδί. Μια κριτική του 2017 στο περιοδικό Ογκολογικά Γράμματα υποδηλώνει ότι η κατοχή γονέα ή αδελφού με καρκίνο του πνεύμονα αυξάνει τον κίνδυνο της νόσου κατά 50% σε σύγκριση με άτομα χωρίς οικογενειακό ιστορικό.
Άλλες μεταλλάξεις μπορεί να εμφανιστούν αυθόρμητα. Οι επιστήμονες είναι αβέβαιοι γιατί.
Ανησυχίες για την υγεία και τρόπος ζωής
Η γενετική παίζει μόνο ρόλο στον κίνδυνο αδενοκαρκινώματος των πνευμόνων. Άλλοι παράγοντες συμβάλλουν σημαντικά, μεταξύ των οποίων και το κάπνισμα.
Σύμφωνα με τη μακροχρόνια Μελέτη Υγείας των Νοσηλευτών, τα άτομα που έχουν καπνίσει για 30 έως 40 χρόνια έχουν περισσότερες από δύο φορές περισσότερες πιθανότητες να αναπτύξουν αδενοκαρκίνωμα στους πνεύμονες από εκείνους που δεν κάπνιζαν ποτέ. Ο κίνδυνος διπλασιάζεται περαιτέρω εάν κάπνιζες για περισσότερα από 40 χρόνια.
Η μεταχειρισμένη έκθεση στον καπνό αυξάνει επίσης τον κίνδυνο.
Άλλοι παράγοντες που σας θέτουν σε κίνδυνο για αδενοκαρκίνωμα των πνευμόνων περιλαμβάνουν:
- Ατμοσφαιρική ρύπανση, συμπεριλαμβανομένων αιθάλης και καυσαερίων
- Έκθεση ραδονίου στο σπίτι
- Επαγγελματική έκθεση σε καρκινογόνους παράγοντες όπως αμίαντο ή αρσενικό
- Ιστορικό πνευμονικής νόσου, συμπεριλαμβανομένης της χρόνιας αποφρακτικής πνευμονικής νόσου (ΧΑΠ) και της σοβαρής φυματίωσης (TB)
Αυτοί και άλλοι παράγοντες κινδύνου που δεν σχετίζονται με το κάπνισμα εξηγούν γιατί το 20% των καρκίνων του πνεύμονα συμβαίνει σε άτομα που δεν έχουν καπνίσει ποτέ τσιγάρο στη ζωή τους.
Αιτίες και παράγοντες κινδύνου μη μικροκυτταρικού καρκίνου του πνεύμοναΔιάγνωση
Ο καρκίνος του πνεύμονα ανιχνεύεται συχνά για πρώτη φορά όταν παρατηρούνται ανωμαλίες σε ακτινογραφία, συνήθως με τη μορφή κακώς καθορισμένης σκιάς. Ενώ ενοχλεί, το εύρημα προσφέρει τουλάχιστον την ευκαιρία για έγκαιρη διάγνωση.
Σε έως και 25% των περιπτώσεων καρκίνου του πνεύμονα, μια ακτινογραφία θώρακος δεν θα ανιχνεύσει παρατυπίες και θα επιστρέψει μια απόλυτα «φυσιολογική» διάγνωση.
Εάν υπάρχει υποψία καρκίνου, μπορεί να χρησιμοποιηθούν άλλα, πιο ευαίσθητα διαγνωστικά, όπως:
- Υπολογιστική τομογραφία (αξονική τομογραφία), μια σάρωση στο στήθος που μπορεί να ανιχνεύσει πολύ μικρότερες ανωμαλίες από μια ακτινογραφία θώρακα
- Μαγνητική τομογραφία (MRI), που χρησιμοποιεί μαγνητικά πεδία για την απόδοση εικόνων
- Βρογχοσκόπηση, μια διαδικασία στην οποία εισάγεται ένα εύκαμπτο πεδίο στο λαιμό για οπτική εξέταση των μεγάλων αεραγωγών στους πνεύμονες
- Τομογραφία εκπομπής ποζιτρονίων (σάρωση PET), που μπορεί να απεικονίσει περιοχές μεταβολικής υπερδραστηριότητας (όπως μπορεί να συμβεί με καρκινικά κύτταρα)
Εάν υπάρχουν καθυστερημένες ανησυχίες μετά από ακτινογραφία θώρακος, θα πρέπει να ζητηθούν τέτοιες περαιτέρω μελέτες.
Μπορεί επίσης να χρησιμοποιηθεί κυτταρολογία των πτυέλων, στην οποία αξιολογείται ένα δείγμα βήχα από το σάλιο και τη βλέννα, αλλά αυτό θεωρείται λιγότερο χρήσιμο στη διάγνωση του πρώιμου καρκίνου.
Ανάλογα με τα αποτελέσματα, ο γιατρός σας μπορεί να θέλει να λάβει δείγμα πνευμονικού ιστού για να επιβεβαιώσει τη διάγνωση. Εκτός από τις πιο επεμβατικές βιοψίες πνευμονικού ιστού, μια νεότερη εξέταση αίματος που ονομάζεται υγρή βιοψία μπορεί να είναι σε θέση να παρακολουθεί συγκεκριμένες γενετικές ανωμαλίες στα καρκινικά κύτταρα του πνεύμονα, όπως μεταλλάξεις EGFR.
Πώς διαγιγνώσκεται ο μη μικροκυτταρικός καρκίνος του πνεύμοναΓενετικό προφίλ
Μία από τις πιο συναρπαστικές εξελίξεις στην ογκολογία ήταν η χρήση γενετικών δοκιμών για τον προσδιορισμό των καρκινικών κυττάρων. Με αυτόν τον τρόπο, οι γιατροί μπορούν να επιλέξουν θεραπείες ικανές να στοχεύσουν αυτές τις συγκεκριμένες γενετικές παραλλαγές.
Οι τρέχουσες οδηγίες προτείνουν σε όλα τα άτομα με προχωρημένο αδενοκαρκίνωμα του πνεύμονα να έχουν διεξαχθεί ανοσοϊστοχημεία PD-L1 (PH-L1 IHC). Αυτή η γενετική εξέταση περιγράφει τον καρκίνο κάποιου και βοηθά στην πρόβλεψη της πιθανής αποτελεσματικότητας ενός από τα τέσσερα φάρμακα ανοσοθεραπείας εγκεκριμένα για τη θεραπεία της νόσου.
Τούτου λεχθέντος, η δοκιμή PD-L1 απέχει πολύ από το να προβλέψουμε ποιος θα ανταποκριθεί ή δεν θα ανταποκριθεί σε αυτά τα φάρμακα. Άλλες δοκιμές, όπως το φορτίο μετάλλαξης όγκου (ο αριθμός των μεταλλάξεων που υπάρχουν σε έναν όγκο) μπορεί να βοηθήσουν στον εντοπισμό ποιος θα ωφεληθεί περισσότερο από αυτές τις νεότερες στοχευμένες θεραπείες.
Ο έλεγχος των μοριακών και PD-L1 εξετάσεών σας είναι ένα από τα πιο σημαντικά βήματα όταν διαγνώστηκε για πρώτη φορά με προχωρημένο αδενοκαρκίνωμα των πνευμόνων. Ειδικές θεραπείες είναι διαθέσιμες όχι μόνο για εκείνους με μεταλλάξεις EGFR αλλά και άλλες θεραπευτικές μεταλλάξεις όπως BRAF, ERBB2, αναδιάταξη ALK, ROS1 αναδιατάξεις και άλλα.
Μια επισκόπηση της γενετικής εξέτασης για καρκίνο του πνεύμοναΣταδιοποίηση του καρκίνου
Μόλις επιβεβαιωθεί η διάγνωση καρκίνου, ο γιατρός θα σταματήσει την ασθένεια με βάση μια σειρά τυπικών εξετάσεων. Ο στόχος της σταδιοποίησης είναι να προσδιοριστεί πόσο προχωρημένος είναι ο καρκίνος του πνεύμονα και σε ποιο βαθμό έχει εξαπλωθεί (μετάσταση).
Η σταδιοποίηση βοηθά στην άμεση θεραπεία με τον καταλληλότερο τρόπο, έτσι ώστε να μην γίνεται κακοήθεια (επηρεάζοντας τα αποτελέσματα) ούτε υπερβολικά (προκαλώντας περιττές παρενέργειες).
Εάν εξεταστεί μια υπόθεση κρυφός καρκίνος του πνεύμονα, σημαίνει ότι τα καρκινικά κύτταρα βρίσκονται στα πτύελα, αλλά ένας όγκος των πνευμόνων δεν μπορεί να βρεθεί με μελέτες απεικόνισης. Στάδιο 0 σημαίνει ότι ο καρκίνος περιορίζεται στην επένδυση των αεραγωγών και δεν είναι ακόμη επεμβατικός.
Πέρα από αυτό, υπάρχουν τέσσερα στάδια που ορίζονται ως εξής. Αυτοί οι όροι θα χρησιμοποιηθούν κατά τη συζήτηση των επιλογών θεραπείας.
| Ταξινόμηση | Αντίστοιχη σκηνή | Επιλογές θεραπείας |
|---|---|---|
| Καρκίνος του πνεύμονα πρώιμου σταδίου | • Στάδιο 1: Εντοπισμένο και δεν εξαπλώνεται σε λεμφαδένες • Στάδιο 2: Εξάπλωση στους λεμφαδένες, στην επένδυση των πνευμόνων ή στις κύριες οδούς τους | Δυνητικά θεραπεύεται με χειρουργική επέμβαση |
| Τοπικά προχωρημένος καρκίνος του πνεύμονα | Στάδιο 3Α: Εξάπλωση στους λεμφαδένες στην ίδια πλευρά του σώματος με τον όγκο, αλλά όχι σε απομακρυσμένες περιοχές | Πιθανή χειρουργική επέμβαση. Συνήθως απαιτείται ανοσοενισχυτική θεραπεία με χημειοθεραπεία και ακτινοθεραπεία |
| Προχωρημένος καρκίνος του πνεύμονα | • Στάδιο 3Β: Εξάπλωση σε απομακρυσμένους λεμφαδένες ή εισβολή άλλων δομών στο στήθος • Στάδιο 4: Απλώστε στον άλλο πνεύμονα, σε άλλη περιοχή του σώματος ή στο υγρό γύρω από τον πνεύμονα ή την καρδιά | Οι μη χειρουργικές θεραπείες είναι οι καλύτερες. Όλες εκτός από μερικές σπάνιες περιπτώσεις θεωρούνται μη λειτουργικές. |
Μια επισκόπηση των σταδίων του καρκίνου του πνεύμοναΘεραπεία
Ανάλογα με το στάδιο της νόσου, η θεραπεία μπορεί να περιλαμβάνει μία θεραπεία ή συνδυασμό.
- Χειρουργική επέμβαση μπορεί να προσφέρεται στα αρχικά στάδια, είτε μόνη της είτε συνοδεύεται από χημειοθεραπεία ή / και ακτινοθεραπεία. Όταν είναι επιτυχής, η χειρουργική επέμβαση προσφέρει την καλύτερη πιθανότητα θεραπείας του καρκίνου του πνεύμονα.
- Χημειοθεραπεία μπορεί να χρησιμοποιηθεί μόνο του, σε συνδυασμό με ακτινοθεραπεία, ή πριν ή μετά τη χειρουργική επέμβαση.
- Στοχευμένες θεραπείες επιτίθενται σε συγκεκριμένες γενετικές μεταλλάξεις αναγνωρίζοντας συγκεκριμένες πρωτεΐνες στα καρκινικά κύτταρα και αποκλείοντας την ικανότητά τους να αντιγράφονται. Οι επιλογές περιλαμβάνουν Tarceva (erlotinib), Iressa (gefitinib), Gilotrif (afatinib), Xalkori (crizotinib), Zykadia (ceritinib), Alecnensa (alectinib) και Tagrisso (osimertinib). Περισσότερα υποβάλλονται σε κλινική έρευνα.
- Ακτινοθεραπεία μπορεί να χρησιμοποιηθεί είτε για τη θεραπεία καρκίνου είτε για τον έλεγχο συμπτωμάτων σε άτομα με μεταστατικό καρκίνο. Μπορούν να χρησιμοποιηθούν πιο στοχευμένες μορφές ακτινοβολίας (στερεοτακτική ακτινοθεραπεία σώματος (SBRT), θεραπεία πρωτονίων) για μικρότερους καρκίνους που δεν μπορεί να φτάσει η χειρουργική επέμβαση. Το SBRT χρησιμοποιείται επίσης για τη θεραπεία εγκεφαλικών μεταστάσεων και άλλων μεταστάσεων σε άτομα με καρκίνο του πνεύμονα εάν υπάρχουν μόνο λίγες.
- Ανοσοθεραπεία στοχεύει στην αξιοποίηση του ανοσοποιητικού συστήματος του οργανισμού για την καταπολέμηση του καρκίνου. Οι τρέχουσες επιλογές περιλαμβάνουν Opdivo (nivolumab), Keytruda (pembrolizumab), Tecentriq (atezolizumab) και Imfinzi (durvalumab) για καρκίνο του πνεύμονα σταδίου 3 και 4.
Οι στοχευμένες θεραπείες είναι πολύ λιγότερο γενικευμένες από τις θεραπείες προηγούμενης γενιάς που επιτέθηκαν σε υγιή και ανθυγιεινά κύτταρα, με αποτέλεσμα σοβαρές και ακόμη και ανυπόφορες παρενέργειες. Οι κλινικές δοκιμές βρίσκονται στη διαδικασία εντοπισμού πιο κοινών μεταλλάξεων που μπορούν να στοχευτούν με φάρμακα. Αυτός ο τομέας θεραπείας βρίσκεται ακόμη στα σπάργανα και εξελίσσεται γρήγορα.
Οι κλινικές δοκιμές στοχευμένων και άλλων θεραπειών παρέχουν ελπίδα σε εκείνους στους οποίους οι εγκεκριμένες θεραπείες έχουν αποτύχει ή προκαλούν σοβαρές παρενέργειες. Το NCI συνιστά στα άτομα με καρκίνο του πνεύμονα να λάβουν μέρος σε μια κλινική δοκιμή.
Στο παρελθόν, η πιθανότητα μιας κλινικής δοκιμής να κάνει τη διαφορά για ένα άτομο με καρκίνο ήταν μικρή, αλλά αυτό αλλάζει γρήγορα καθώς εντοπίζονται συγκεκριμένοι στόχοι στην πορεία της διαίρεσης των καρκινικών κυττάρων. Πολλά άτομα με καρκίνο του πνεύμονα σταδίου 4 είναι ζωντανά μόνο λόγω της συμμετοχής τους σε μια κλινική δοκιμή.
Τέλος, πολλοί γιατροί συνιστούν τη λήψη μιας δεύτερης γνώμης από έναν άλλο ειδικό ή από ένα από τα ειδικά κέντρα θεραπείας του Εθνικού Ινστιτούτου Καρκίνου (NCI) που συμμετέχουν ενεργά στην έρευνα για τον καρκίνο του πνεύμονα. Κάτι τέτοιο μπορεί να σας βοηθήσει να εξασφαλίσετε ότι θα λάβετε τις πιο ενημερωμένες πληροφορίες θεραπείας και είστε σε θέση να κάνετε μια σωστή επιλογή.
Πώς αντιμετωπίζεται ο μη μικροκυτταρικός καρκίνος του πνεύμοναΜια λέξη από το Verywell
Επειδή τα πρώτα συμπτώματα του καρκίνου του πνεύμονα είναι συχνά δύσκολο να εντοπιστούν, το μέσο ποσοστό επιβίωσης πέντε ετών είναι μόνο περίπου 18%. Για εκείνους που έχουν διαγνωστεί στα αρχικά στάδια, οι προοπτικές είναι πολύ πιο ελπιδοφόρες.
Αυτό που τονίζει είναι η ανάγκη για μεγαλύτερη ευαισθητοποίηση σχετικά με τα μη ειδικά ή άτυπα συμπτώματα του καρκίνου του πνεύμονα. Από μόνα τους, τα συμπτώματα μπορεί να είναι εύκολο να χάσετε. Μαζί, μπορεί να σηκώσουν μια κόκκινη σημαία που μπορεί να οδηγήσει σε έγκαιρη διάγνωση και σε πιο πρώιμη, πιο αποτελεσματική θεραπεία.
10 καλύτερα νοσοκομεία καρκίνου στις ΗΠΑ