Περιεχόμενο
- Παραλλαγές του πόνου κοντά στο θάνατο
- Ο αντίκτυπος του πόνου στο τέλος της ζωής
- Αναφορά πόνου
- Διαχείριση του πόνου στο τέλος της ζωής
- Φροντίδα παρηγορητικών και νοσοκομείων
- Μαρκίζα
Παραλλαγές του πόνου κοντά στο θάνατο
Κάποιοι μπορεί να έχουν σημαντικό πόνο στις τελευταίες ώρες τους, ενώ άλλοι δεν έχουν καθόλου. Ο πόνος που βιώνετε μπορεί να ποικίλλει ανάλογα με τη διάγνωσή σας, αλλά ακόμη και τότε, εμφανίζονται προσωπικές διαφορές.
Με τον καρκίνο, έως και το 90% των ανθρώπων βιώνουν πόνο σε κάποιο σημείο του ταξιδιού τους, και οι μισοί από τους ανθρώπους που πεθαίνουν από καρκίνο έχουν σοβαρό πόνο.
Σε μια ολλανδική μελέτη για άτομα που πεθαίνουν από καρκίνο, περισσότερα από ένα στα τέσσερα άτομα περιέγραψαν τον πόνο και την ταλαιπωρία τους ως «απαράδεκτη». Δυστυχώς, μόνο οι μισοί από αυτούς λαμβάνουν αξιόπιστο έλεγχο του πόνου.
Μάθετε περισσότερα για τον πόνο του καρκίνου
Ο αντίκτυπος του πόνου στο τέλος της ζωής
Εκτός από την ταλαιπωρία, ο ανεξέλεγκτος πόνος μπορεί να τονίσει άλλα συμπτώματα όπως δύσπνοια και άγχος.
Συναισθηματικά, μπορεί να αφήσει κάποιον βραχίονα και αδύνατο να συγκεντρωθεί, καθιστώντας δύσκολη τη διεξαγωγή ουσιαστικών συνομιλιών με τους αγαπημένους. Πνευματικά, μπορεί να οδηγήσει σε συναισθήματα μοναξιάς και κενού.
Πιο πρακτικά, ο πόνος μπορεί να επηρεάσει πράγματα όπως να βεβαιωθείτε ότι τα νομικά σας ζητήματα είναι εντάξει, με την αποκατάσταση και, τελικά, με το αντίο.
Για εκείνους που μένουν πίσω, η μνήμη της διαδικασίας θανάτου παραμένει συχνά για τα επόμενα χρόνια. Και ότι ο χρόνος χαρακτηρίστηκε από πόνο, μπορεί να οδηγήσει σε παρατεταμένο πένθος.
Αναφορά πόνου
Προκειμένου να αντιμετωπίσουν σωστά τον πόνο, οι γιατροί πρέπει να έχουν κάποια κατανόηση του τύπου και της έντασης του πόνου που βιώνουν. Εκτός από το να ζητάτε από εσάς (ή το αγαπημένο σας πρόσωπο) να περιγράψετε τον πόνο, θα θέλουν επίσης να μάθουν τι επιπτώσεις έχει. Για παράδειγμα, επηρεάζει το φαγητό, τον ύπνο ή τη συζήτηση;
Οι γιατροί χρησιμοποιούν συχνά κάτι που ονομάζεται κλίμακα πόνου για να κάνουν την αναφορά αυτής της υποκειμενικής αίσθησης λίγο πιο αντικειμενική, καθώς και για την παρακολούθηση των αποτελεσμάτων της θεραπείας. Ζητείται από τους ασθενείς να περιγράψουν τον πόνο τους σε κλίμακα από 1 έως 10, με 1 να είναι σχεδόν χωρίς πόνο και 10 να είναι ο χειρότερος πόνος που μπορεί να φανταστεί κανείς.
Αλλά οι ασθενείς δεν πρέπει να αισθάνονται ότι πρέπει να περιμένουν να τους ρωτήσουν για τον πόνο τους για να το αναφέρουν. Μιλώντας ανοιχτά και ειλικρινά με τα μέλη της ομάδας υγειονομικής περίθαλψης σχετικά με τη φύση, τη συχνότητα και τον πόνο σοβαρότητας είναι, ίσως, το πιο σημαντικό πράγμα που μπορεί κανείς να κάνει για να βεβαιωθεί ότι ελέγχεται.
Χρησιμοποιώντας μια κλίμακα πόνουΔιαχείριση του πόνου στο τέλος της ζωής
Παρόλο που δεν είναι όλοι οι πάροχοι υγειονομικής περίθαλψης εξειδικευμένοι στη διαχείριση του πόνου όπως εκείνοι που ειδικεύονται σε αυτήν την πειθαρχία, υπάρχουν οδηγίες που μπορούν να χρησιμοποιηθούν.
Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) έχει δημιουργήσει ένα βήμα για τη θεραπεία του πόνου. Σύμφωνα με τον οργανισμό, ακολουθώντας μόνο τα πρώτα τρία βήματα μπορεί να ελέγξει τον πόνο σε περίπου 80% έως 90% των ανθρώπων:
- Τα μη οπιοειδή φάρμακα όπως η ασπιρίνη ή η τυλενόλη (ακεταμινοφαίνη) πρέπει να δοκιμαστούν πρώτα. Αυτό μπορεί να είναι με ή χωρίς πρόσθετα, τα οποία είναι φάρμακα που μειώνουν τον φόβο ή το άγχος.
- Εάν ο πόνος επιμένει ή αυξάνεται, μπορεί να προστεθεί ένα οπιοειδές κατάλληλο για ήπιο έως μέτριο πόνο (π.χ. κωδεΐνη). Μπορούν επίσης να χρησιμοποιηθούν μη οπιοειδή και επικουρικά.
- Εάν ο πόνος επιμένει ή αυξάνεται, μπορεί να χρησιμοποιηθεί ένα οπιοειδές κατάλληλο για μέτριο έως σοβαρό πόνο (π.χ. μορφίνη). Και πάλι, μπορούν να χρησιμοποιηθούν και μη οπιοειδή και ανοσοενισχυτικά.
- Για όσους χρειάζονται περαιτέρω ανακούφιση από τον πόνο, μπορούν να χρησιμοποιηθούν θεραπείες όπως νευρικά μπλοκ, θεραπείες ακτινοβολίας και άλλες.
Μπορούν να χρησιμοποιηθούν εναλλακτικές θεραπείες όπως ο βελονισμός και το μασάζ μαζί με συμβατικές θεραπείες.
Συνιστάται να χορηγούνται φάρμακα σε τακτά χρονικά διαστήματα (τακτικά και όλο το εικοσιτετράωρο), παρά μόνο όταν βιώνεται πόνος. Ο πόνος κατά την κάλυψη είναι πολύ πιο δύσκολο να αντιμετωπιστεί από τον πόνο που διατηρείται υπό έλεγχο.
Ο στόχος θα πρέπει να είναι να αποφευχθεί ο έντονος πόνος, παρά να σταματήσει να παίρνει φάρμακα έως ότου ο πόνος απλά δεν είναι πλέον ανεκτός.
Λόγοι για κακομεταχείριση
Ο πόνος μπορεί και πρέπει να αντιμετωπιστεί καλά στο τέλος της ζωής του. Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας, οι ασθενείς έχουν σωστά να θεραπεύσουν τον πόνο τους.Ωστόσο, πολλοί δεν κάνουν και για διάφορους λόγους.
Μερικά σχετίζονται με ανησυχίες σχετικά με τους κινδύνους των φαρμάκων διαχείρισης πόνου. Για παράδειγμα:
- Παρενέργειες: Όλα τα φάρμακα έχουν παρενέργειες και συμπτώματα όπως δυσκοιλιότητα, υπνηλία και ναυτία μπορεί να κάνουν ανεπιθύμητη τη χρήση φαρμάκων για τον πόνο. Η υπνηλία μπορεί ιδιαίτερα να αποτρέψει τους ανθρώπους από τη χρήση αρκετών φαρμάκων, καθώς επιθυμούν να αφιερώσουν όσο το δυνατόν περισσότερο χρόνο με τους αγαπημένους τους.
- Ανοχή:Μερικοί άνθρωποι φοβούνται ότι εάν χρησιμοποιούν φάρμακα τώρα, τα φάρμακα θα αποτύχουν να λειτουργήσουν αργότερα "όταν τα χρειάζονται πραγματικά." Εάν αναπτυχθεί ανοχή στα φάρμακα, μπορεί να χρησιμοποιηθεί ισχυρότερο φάρμακο ή διαφορετικό φάρμακο.
- Εθισμός: Τα άτομα που πεθαίνουν, τα μέλη της οικογένειας και οι επαγγελματίες του τομέα της υγείας συχνά ανησυχούν για τον εθισμό. Αλλά αυτό δεν πρέπει να ανησυχεί στο τέλος της ζωής.
- Ο βιαστικός θάνατος:Μελέτες έχουν δείξει ότι η θεραπεία του πόνου στο τέλος της ζωής με ναρκωτικά και ακόμη και παρηγορητική καταστολή δεν συντομεύστε τη ζωή.
Άλλοι σχετίζονται με αποδοχή, εμφανίσεις ή ακόμη και πρακτικά θέματα. Για παράδειγμα:
- Αρνηση:Μερικοί άνθρωποι φοβούνται να παραδεχτούν ότι ο πόνος τους επιδεινώνεται επειδή συχνά σημαίνει ότι η κατάστασή τους επιδεινώνεται.
- Επιθυμία να είσαι "καλός" ασθενής:Μερικοί άνθρωποι διστάζουν να ζητήσουν φάρμακα για τον πόνο επειδή φοβούνται ότι θα χαρακτηριστούν ως «κακοί» ασθενείς ή θα ενοχλήσουν τους γιατρούς τους. Θυμηθείτε, μέρος της δουλειάς ενός γιατρού είναι να βοηθήσει στη διαχείριση του πόνου.
- Κόστος:Τα φάρμακα για τον πόνο προσθέτουν ένα ακόμη κόστος όταν τα οικονομικά είναι συχνά στενά λόγω ασθένειας.
Ακόμα άλλοι αφορούν γιατρούς και όχι ασθενείς:
- Επίγνωση: Οι γιατροί είναι συνήθως παρόντες μόνο με ένα άτομο για μικρό χρονικό διάστημα - όχι αρκετά μεγάλο για να εκτιμήσουν πραγματικά τον βαθμό πόνου που μπορεί να βιώσει ένα άτομο. Οι ασθενείς δεν πρέπει ποτέ να υποθέσουν ότι ο γιατρός τους που δεν τους δίνει φάρμακα για τον πόνο σημαίνει ότι δεν το χρειάζονται.
- Έλλειψη εκπαίδευσης: Μερικοί γιατροί είχαν ανεπαρκή εκπαίδευση σχετικά με τον τρόπο διαχείρισης του πόνου στο τέλος της ζωής τους.
- Φόβος:Οι γιατροί μπορεί να είναι απρόθυμοι να συνταγογραφήσουν ισχυρά παυσίπονα λόγω φόβου επίπληξης από ιατρικά συμβούλια.
Φροντίδα παρηγορητικών και νοσοκομείων
Εάν η ομάδα υγειονομικής περίθαλψης δεν είναι επιτυχής στη διαχείριση του πόνου σας, ίσως θελήσετε να ζητήσετε παραπομπή για ανακουφιστική φροντίδα.
Μια ομάδα παρηγορητικής φροντίδας αποτελείται από επαγγελματίες του τομέα υγειονομικής περίθαλψης με εξειδίκευση στη διαχείριση του πόνου και τη φροντίδα άνεσης, όχι μόνο στο τέλος της ζωής αλλά και για εκείνους με χρόνιο πόνο. Περιλαμβάνουν παθολόγους παρηγορητικής φροντίδας, νοσηλευτές, νοσηλευτές και θεραπευτές. Μια ομάδα θα περιλαμβάνει επίσης συχνά κοινωνικούς λειτουργούς και θρησκευόμενους.
Οι ομάδες παρηγορητικής φροντίδας στοχεύουν να βελτιώσουν την ποιότητα ζωής και να μειώσουν τον πόνο για όσους βρίσκονται σε οποιοδήποτε στάδιο της ασθένειάς τους. Στις ΗΠΑ, οι ομάδες φιλοξενίας παρέχουν αυτές τις υπηρεσίες για εκείνους τους τελευταίους έξι μήνες της ζωής τους, τη στιγμή της διακοπής της θεραπείας.
Μπορεί να είναι ωφέλιμο να βρείτε μια ομάδα παρηγορητικής φροντίδας νωρίτερα κατά τη διάρκεια της ασθένειάς σας αντί να περιμένετε έως ότου η πρόγνωσή σας σας πληροί τις προϋποθέσεις για φροντίδα νοσοκομείων.
Σύμφωνα με μια μελέτη του 2015 στο New England Journal of Medicine, όσοι έχουν παρηγορητική φροντίδα εξωτερικών ασθενών έχουν καλύτερη διαχείριση συμπτωμάτων, είναι λιγότερο πιθανό να νοσηλευτούν και έχουν μεγαλύτερη επιβίωση από εκείνους που δεν το κάνουν.
Μπορείτε να έχετε πρόσβαση σε μια ομάδα ανακουφιστικής φροντίδας σε διάφορες ρυθμίσεις. Εκτός από το νοσοκομείο, μπορείτε να λάβετε παρηγορητική φροντίδα σε γηροκομείο, νοσοκομείο, κλινική ή στο σπίτι σας.
Ο νόμος για την προσιτή φροντίδα (ACA) παρείχε κίνητρα για την ανάπτυξη ομάδων παρηγορητικής φροντίδας, οπότε έχουν γίνει πιο προσιτές. Η παρηγορητική περίθαλψη καλύπτεται από το Medicare Μέρος B για νοσηλεία και εξωτερικούς ασθενείς.
Η περίθαλψη του νοσοκομείου μπορεί επίσης να παρέχεται στο σπίτι σας ή σε μια κατοικία ή σε ένα γηροκομείο. Το Hospice (και τα σχετικά φάρμακα) καλύπτεται από το επίδομα Medicare hospice, καθώς και από τη Διοίκηση Βετεράνων και το Medicaid.
Για να βρείτε μια ομάδα ανακουφιστικής φροντίδας ή έναν ξενώνα, ξεκινήστε ρωτώντας τον (ή τον αγαπημένο σας) γιατρό, τη νοσοκόμα, ή τον κοινωνικό λειτουργό. Μπορείτε να αναζητήσετε στο Διαδίκτυο επιλογές χρησιμοποιώντας τον κατάλογο παροχέων παρηγορητικής φροντίδας που διατηρείται από το Κέντρο Προώθησης Παρηγορητικής Φροντίδας ή να βρείτε έναν πάροχο περίθαλψης νοσοκομείων με τον κατάλογο που διατηρείται από τον Εθνικό Οργανισμό Νοσηλείας και Παρηγορητικής Φροντίδας.
Περιγράφοντας τον πόνο του αγαπημένου σου και τηρώντας ένα αρχείο καταγραφήςΜαρκίζα
Δεν πρέπει να λησμονούμε είναι οι συναισθηματικές, κοινωνικές και πνευματικές ανάγκες που, όταν αντιμετωπίζονται, μπορούν να διαδραματίσουν τεράστιο ρόλο στην αντιμετώπιση του πόνου.
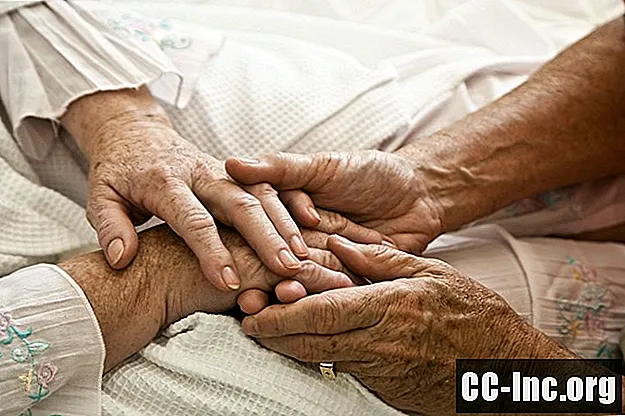
Αν είναι αγαπημένος που πεθαίνει, μην ξεχνάτε τη δύναμη της αφής.Ο φόβος μπορεί να επιδεινώσει δραματικά την εμπειρία του πόνου και συχνά ο μεγαλύτερος φόβος εκείνων που πεθαίνουν είναι να είναι μόνος. Να είστε παρόντες με το άτομο, κρατήστε το χέρι του και βοηθήστε κατάλληλα στη φροντίδα. Επικοινωνήστε μέσω τηλεφώνου ή άλλων μορφών εικονικής επικοινωνίας εάν δεν μπορείτε να είστε μαζί τους.
Η μουσική και η θεραπεία με κατοικίδια μπορούν επίσης να βοηθήσουν να αποσπάσουν τον πόνο. Εάν το άτομο είναι σε θέση, οι εξορμήσεις σε αγαπημένα μέρη ή η απόλαυση αγαπημένων φαγητών είναι επίσης τρόποι για να βοηθήσετε να βάλετε τον πόνο στο παρασκήνιο.
Ένας κοινωνικός λειτουργός μπορεί να βοηθήσει στην πραγματοποίηση διευθετήσεων που μπορεί να είναι πηγή άγχους, ενδεχομένως επιδεινώνοντας την εμπειρία του πόνου. Αυτές μπορεί να περιλαμβάνουν τη λήψη εκ των προτέρων οδηγιών. σχεδιασμός κηδείας? εντοπισμός κοινοτικών πόρων · βοήθεια με έγγραφα για ασφάλιση, Medicare και Medicaid και διευκολύνοντας την οικογενειακή επικοινωνία.
Μια ομάδα παρηγορητικής φροντίδας ή μια ομάδα νοσοκομείων θα περιλαμβάνει έναν παρεκκλήσιο που μπορεί να παρέχει υποστήριξη για πνευματικές ανάγκες, εάν είναι επιθυμητό. Εάν δεν έχουν εγγραφεί για αυτές τις υπηρεσίες, τα μέλη της οικογένειας μπορούν να επικοινωνήσουν με ένα μέλος κληρικού ή σύμβουλο που είναι ευαίσθητο στις πνευματικές παραδόσεις του ατόμου που είναι στο τέλος της ζωής του.